03-3313-6600
予約なしでいつでも受診可能です
杉並区で内科・消化器内科、内視鏡検査(胃カメラ、大腸カメラ)のクリニックをお探しの方はお気軽にご相談下さい。

肝臓・胆のう・
すい臓
肝臓・胆のう・すい臓について
liver, gallbladder, pancreas
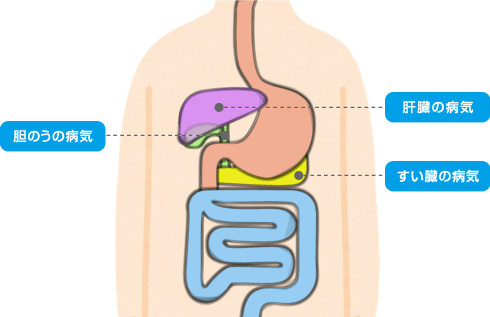
肝臓は、体内で重要な働きを担っているにもかかわらずSOSを出す(自覚症状が出る)のが遅いため「沈黙の臓器」と呼ばれています。また、肝臓が正常に機能するためには胆のうとすい臓が深く関わっています。ここでは肝臓・胆のう・すい臓の病気をご説明します。
肝臓の病気
脂肪肝
症状:
自覚症状はなく検診にて指摘されることがほとんどです。
説明:
食べ過ぎや飲み過ぎによって肝臓に中性脂肪やコレステロールが溜まってしまった肝臓の肥満症とも言える状態です。他の生活習慣病を合わせて発症することが多いのが直腸です。
予防・治療法:
生活習慣病の治療 及び 食事・運動療法を行います。
自覚症状はなく検診にて指摘されることがほとんどです。
説明:
食べ過ぎや飲み過ぎによって肝臓に中性脂肪やコレステロールが溜まってしまった肝臓の肥満症とも言える状態です。他の生活習慣病を合わせて発症することが多いのが直腸です。
予防・治療法:
生活習慣病の治療 及び 食事・運動療法を行います。
アルコール性肝障害
症状:
発熱・黄疸・右上腹部痛・肝臓の圧痛・食欲不振・嘔吐・下痢 など
説明:
1日あたり80g以上のアルコール(日本酒換算で約3合)を5年以上継続的に摂取している常習飲酒家にしばしみられる肝病変です。初期の脂肪肝の状態では禁酒をすることで改善しますが、飲酒を続け放置すると肝臓の炎症から線維化そして肝硬変と進行し、元の肝臓に戻ることができなくなります。
予防・治療法:
何よりも禁酒が一番です。
発熱・黄疸・右上腹部痛・肝臓の圧痛・食欲不振・嘔吐・下痢 など
説明:
1日あたり80g以上のアルコール(日本酒換算で約3合)を5年以上継続的に摂取している常習飲酒家にしばしみられる肝病変です。初期の脂肪肝の状態では禁酒をすることで改善しますが、飲酒を続け放置すると肝臓の炎症から線維化そして肝硬変と進行し、元の肝臓に戻ることができなくなります。
予防・治療法:
何よりも禁酒が一番です。
非アルコール性脂肪性肝疾患(NAFLD)
症状:
症状はほとんどありません
説明:
お酒を飲まないのに脂肪肝が見つかり、他の原因となる肝疾患がない場合に非アルコール性脂肪性肝疾患(NAFLD)と診断されます。メタボリックシンドロームや食生活・肥満との関連が強い疾患です。
NAFLDの有病率は30%程度と報告されており、慢性肝疾患の約50%にも及ぶと報告されています。中年層の男性・閉経後高齢層の女性で多く見られ、肝硬変や肝臓がんに占める割合が今後増加することが予想されています。
NAFLDは、肝細胞に脂肪が蓄積した脂肪化による非アルコール性脂肪肝(NAFL)と、脂肪化に加えて炎症細胞浸潤を伴い肝線維化を認める非アルコール性脂肪肝炎(NASH)の2つの病態に分けられ、NASHは進行性で肝硬変や肝臓がんの発生源となるため、適切な診断・治療が必要です。
予防・治療法:
メタボリックシンドローム・食生活の改善(高脂血症・高血圧・糖尿病などの薬物治療)です。
症状はほとんどありません
説明:
お酒を飲まないのに脂肪肝が見つかり、他の原因となる肝疾患がない場合に非アルコール性脂肪性肝疾患(NAFLD)と診断されます。メタボリックシンドロームや食生活・肥満との関連が強い疾患です。
NAFLDの有病率は30%程度と報告されており、慢性肝疾患の約50%にも及ぶと報告されています。中年層の男性・閉経後高齢層の女性で多く見られ、肝硬変や肝臓がんに占める割合が今後増加することが予想されています。
NAFLDは、肝細胞に脂肪が蓄積した脂肪化による非アルコール性脂肪肝(NAFL)と、脂肪化に加えて炎症細胞浸潤を伴い肝線維化を認める非アルコール性脂肪肝炎(NASH)の2つの病態に分けられ、NASHは進行性で肝硬変や肝臓がんの発生源となるため、適切な診断・治療が必要です。
予防・治療法:
メタボリックシンドローム・食生活の改善(高脂血症・高血圧・糖尿病などの薬物治療)です。
ウィルス性肝炎
ウィルス性肝炎には主にA型、B型、C型、D型、E型の5種類があります。ここでは主によく知られているB型、C型肝炎についてご説明します。
※ウィルス性肝炎の治療は医療費助成制度の適応がありますのでご相談ください。
※ウィルス性肝炎の治療は医療費助成制度の適応がありますのでご相談ください。
B型肝炎
説明:
B型肝炎ウィルスが血液・体液を介して感染し発症する病気です。感染の原因のほとんどはHBV慢性感染者との性的接触によるものと考えられています。この他に、母子感染やHBV持続感染者の十分に消毒されていない器具を使った医療行為、入れ墨、ピアスの穴開け、カミソリや歯ブラシの共有なども原因とされています。
HBV感染後、一過性の急性肝炎を発症することがしばしばありますが、その大部分の人は体内からHBVが排除され慢性化しません。また、HBVに感染しながらも急性肝炎の症状が出ず、気づかないうちにHBVが排除される人も少なくありません。ただし、近年ではジェノタイプA型と呼ばれる欧米型やアジア・アフリカ型といった外来種のHBV感染が増加しており、これに感染すると比較的高い確率で慢性化を起こすことが知られています。
一方、乳幼児期に母親から感染した場合(母子感染)は、ウィルスを持続的に保有してキャリアーとなります。思春期を過ぎると自己の免疫力が発達し体内に存在するHBVを病原菌と認識できるようになり免疫反応が起こり急性肝炎を発症します。一般的には10~30歳代に一過性の強い肝炎を起こしHBe抗体陽性の比較的おとなしいウィルスに変化します。この場合はそのまま強い肝炎は発症しませんが、変異株のHBV感染の場合は慢性肝炎に移行する人もいます。このように思春期以降一過性の肝炎を起こした後はそのまま肝機能が安定したままの人がおよそ80~90%、残りの10~20%の人は慢性肝炎・肝硬変へと移行し肝臓がんを合併する人も出てきます。
予防・治療法:
治療の目標は、①HBe抗原の陰性化、②ALT(肝機能)の正常化、③HBV-DNA量の抑制であり、肝機能・年齢・肝臓の線維化の状態に応じて、インターフェロン(IFN)製剤、核酸アナログ製剤を選択します。核酸アナログ製剤は一度内服すると中断は難しいとされていますが、シークエンシャル療法(一時的にインターフェロンと核酸アナログを併用する治療)にて条件次第では中止することも可能です。
B型肝炎ウィルスが血液・体液を介して感染し発症する病気です。感染の原因のほとんどはHBV慢性感染者との性的接触によるものと考えられています。この他に、母子感染やHBV持続感染者の十分に消毒されていない器具を使った医療行為、入れ墨、ピアスの穴開け、カミソリや歯ブラシの共有なども原因とされています。
HBV感染後、一過性の急性肝炎を発症することがしばしばありますが、その大部分の人は体内からHBVが排除され慢性化しません。また、HBVに感染しながらも急性肝炎の症状が出ず、気づかないうちにHBVが排除される人も少なくありません。ただし、近年ではジェノタイプA型と呼ばれる欧米型やアジア・アフリカ型といった外来種のHBV感染が増加しており、これに感染すると比較的高い確率で慢性化を起こすことが知られています。
一方、乳幼児期に母親から感染した場合(母子感染)は、ウィルスを持続的に保有してキャリアーとなります。思春期を過ぎると自己の免疫力が発達し体内に存在するHBVを病原菌と認識できるようになり免疫反応が起こり急性肝炎を発症します。一般的には10~30歳代に一過性の強い肝炎を起こしHBe抗体陽性の比較的おとなしいウィルスに変化します。この場合はそのまま強い肝炎は発症しませんが、変異株のHBV感染の場合は慢性肝炎に移行する人もいます。このように思春期以降一過性の肝炎を起こした後はそのまま肝機能が安定したままの人がおよそ80~90%、残りの10~20%の人は慢性肝炎・肝硬変へと移行し肝臓がんを合併する人も出てきます。
予防・治療法:
治療の目標は、①HBe抗原の陰性化、②ALT(肝機能)の正常化、③HBV-DNA量の抑制であり、肝機能・年齢・肝臓の線維化の状態に応じて、インターフェロン(IFN)製剤、核酸アナログ製剤を選択します。核酸アナログ製剤は一度内服すると中断は難しいとされていますが、シークエンシャル療法(一時的にインターフェロンと核酸アナログを併用する治療)にて条件次第では中止することも可能です。
C型肝炎
説明:
C型肝炎ウィルス(HCV)が、輸血や血液製剤の使用、入れ墨、麻薬覚せい剤などの注射器、不衛生な状態での針治療、ピアスの穴開けなどによって感染する病気です。日本ではHCVに感染しているキャリアーは200万人以上いると言われています。急性肝炎のうち60~80%の人が慢性肝炎に進み、更に肝硬変に進行し肝がんを発症します。
予防・治療法:
以前はインターフェロンを軸とした治療でしたが、2014年9月より直接作用型抗ウィルス剤(Direct Acting Antivirals ; DAA)が登場し、内服薬のみでより副作用が少なくウィルス消失の治療成績が格段に進歩しています。
C型肝炎ウィルス(HCV)が、輸血や血液製剤の使用、入れ墨、麻薬覚せい剤などの注射器、不衛生な状態での針治療、ピアスの穴開けなどによって感染する病気です。日本ではHCVに感染しているキャリアーは200万人以上いると言われています。急性肝炎のうち60~80%の人が慢性肝炎に進み、更に肝硬変に進行し肝がんを発症します。
予防・治療法:
以前はインターフェロンを軸とした治療でしたが、2014年9月より直接作用型抗ウィルス剤(Direct Acting Antivirals ; DAA)が登場し、内服薬のみでより副作用が少なくウィルス消失の治療成績が格段に進歩しています。
自己免疫による肝障害
※自己免疫による肝疾患は難病指定されております。場合によっては医療費助成を受けられる可能性がありますのでご相談ください。
自己免疫性肝炎(Autoimmune hepatitis ; AIH)
説明:
原因は不明ですが、自己免疫の異常によって起こる肝炎であり、中年以降の女性に多く慢性に経過し、肝硬変や肝臓がんの発症の原因となります。
予防・治療法:
ステロイド、アザチオプリンをはじめとする免疫抑制剤で改善することが多いですが、治療を中断すると再燃することが多く、生涯にわたり治療が必要とされています。しかし、条件次第では(ALT値が正常上限の半分以下、IgG値が1200㎎/dL以下等)中止の可能性もあると現在は報告されています。
原因は不明ですが、自己免疫の異常によって起こる肝炎であり、中年以降の女性に多く慢性に経過し、肝硬変や肝臓がんの発症の原因となります。
予防・治療法:
ステロイド、アザチオプリンをはじめとする免疫抑制剤で改善することが多いですが、治療を中断すると再燃することが多く、生涯にわたり治療が必要とされています。しかし、条件次第では(ALT値が正常上限の半分以下、IgG値が1200㎎/dL以下等)中止の可能性もあると現在は報告されています。
原発性胆汁性胆管炎(Primary Biliary cholangitis;PBC)
説明:
中年以降の女性に後発する特殊な肝硬変症の1つです。原因がはっきりとはしていませんが、自己免疫反応が関与しているとされています。肝臓内の小さな胆管が炎症により破壊され、胆汁が正常に流れず溜まってしまうことにより肝細胞が破壊され肝硬変へと進行します。皮膚のかゆみ・黄疸・腹水貯留・食道胃静脈瘤などが見られます。生涯診断されずに一生を過ぎる例もあるとされていますが、一般的には長い経過の末に肝不全に至ると言われています。
検診にて肝機能障害を認め、アルコール性・ウィルス性など否定された場合はこの疾患を疑い自己抗体などの検査が必要です。
予防・治療法:
この病気を完全に治す薬はまだありません。胆汁の流れをよくする利胆剤や、保険適応外ですが高脂血症のお薬を使用することもあります。
中年以降の女性に後発する特殊な肝硬変症の1つです。原因がはっきりとはしていませんが、自己免疫反応が関与しているとされています。肝臓内の小さな胆管が炎症により破壊され、胆汁が正常に流れず溜まってしまうことにより肝細胞が破壊され肝硬変へと進行します。皮膚のかゆみ・黄疸・腹水貯留・食道胃静脈瘤などが見られます。生涯診断されずに一生を過ぎる例もあるとされていますが、一般的には長い経過の末に肝不全に至ると言われています。
検診にて肝機能障害を認め、アルコール性・ウィルス性など否定された場合はこの疾患を疑い自己抗体などの検査が必要です。
予防・治療法:
この病気を完全に治す薬はまだありません。胆汁の流れをよくする利胆剤や、保険適応外ですが高脂血症のお薬を使用することもあります。
肝細胞がん
症状:
早期の段階ではがんによる自覚症状は認めません。
説明:
肝細胞がんのほとんど(90%)がB型肝炎ウィルス・C型肝炎ウィルスの持続感染による、慢性肝炎・肝硬変症例に発症します。慢性的な肝臓の炎症と肝硬変が、がんの発生母地とされているため、それ以外にも自己免疫肝炎(AIH)やアルコール性肝硬変・非アルコール性脂肪肝炎(NASH)・原発性胆汁性肝硬変(PBC)の方でもがんの発症の可能性があります。
予防・治療法:
自覚症状がないため、慢性肝炎や肝硬変の方は定期的な(3ヵ月に一度)腫瘍マーカー(AFP・PIVKA?Ⅱ)の測定と、半年に一度の腹部超音波検査が重要となります。また、肝機能(ALT値)・アルブミン(血液のなかのたんぱく成分)を正常に近づけることにより、がん再発の確率が下がるとされており、定期的な内服や場合によっては通院での静脈注射が必要となります。
早期の段階ではがんによる自覚症状は認めません。
説明:
肝細胞がんのほとんど(90%)がB型肝炎ウィルス・C型肝炎ウィルスの持続感染による、慢性肝炎・肝硬変症例に発症します。慢性的な肝臓の炎症と肝硬変が、がんの発生母地とされているため、それ以外にも自己免疫肝炎(AIH)やアルコール性肝硬変・非アルコール性脂肪肝炎(NASH)・原発性胆汁性肝硬変(PBC)の方でもがんの発症の可能性があります。
予防・治療法:
自覚症状がないため、慢性肝炎や肝硬変の方は定期的な(3ヵ月に一度)腫瘍マーカー(AFP・PIVKA?Ⅱ)の測定と、半年に一度の腹部超音波検査が重要となります。また、肝機能(ALT値)・アルブミン(血液のなかのたんぱく成分)を正常に近づけることにより、がん再発の確率が下がるとされており、定期的な内服や場合によっては通院での静脈注射が必要となります。
胆のうの病気
胆石症
症状:
無症状、みぞおち(心窩部)~右上腹部の痛み、発熱、吐き気、黄疸 など
説明:
胆のうは、肝臓で作られる消化液や老廃物が一時的に溜る袋で、みぞおちの少し右側にあります。その中にコレステロールやビリルビンが結晶になることで胆石ができます。高脂肪食との関係が指摘されており、特に女性・色白・肥満・40歳代・多産の方に多いとされております。
予防・治療法:
無症状であれば結石を溶解させる効果のある薬を内服しますが、結石にはカルシウムなどの不純物も多く含まれておりあまり高い治療効果は望めません。高脂肪食などを控える等の生活習慣の改善と、定期的な腹部超音波検査にて経過観察されることをお勧めします。 胆石が胆のうの出口にはまり込んで炎症をおこしたり(胆のう炎)、胆のうから十二指腸へと繋がる管(総胆管)に結石が流れ込んだり(総胆管結石・胆管炎)すると、急激な発熱・嘔吐・腹痛などに見舞われ、緊急で内視鏡治療や手術が必要になることもあります。胃痛だと思って胃薬を飲んでいたが改善しない方は一度ご相談ください。胆石症の可能性も否定できません。
無症状、みぞおち(心窩部)~右上腹部の痛み、発熱、吐き気、黄疸 など
説明:
胆のうは、肝臓で作られる消化液や老廃物が一時的に溜る袋で、みぞおちの少し右側にあります。その中にコレステロールやビリルビンが結晶になることで胆石ができます。高脂肪食との関係が指摘されており、特に女性・色白・肥満・40歳代・多産の方に多いとされております。
予防・治療法:
無症状であれば結石を溶解させる効果のある薬を内服しますが、結石にはカルシウムなどの不純物も多く含まれておりあまり高い治療効果は望めません。高脂肪食などを控える等の生活習慣の改善と、定期的な腹部超音波検査にて経過観察されることをお勧めします。 胆石が胆のうの出口にはまり込んで炎症をおこしたり(胆のう炎)、胆のうから十二指腸へと繋がる管(総胆管)に結石が流れ込んだり(総胆管結石・胆管炎)すると、急激な発熱・嘔吐・腹痛などに見舞われ、緊急で内視鏡治療や手術が必要になることもあります。胃痛だと思って胃薬を飲んでいたが改善しない方は一度ご相談ください。胆石症の可能性も否定できません。
胆のうポリープ
症状:
症状は特にありません。
説明:
胆のうの中にできるポリープで、ほとんど(胆のうポリープの80~90%)がコレステロールが胆のう粘膜に沈着することによってできたコレステロールポリープです。これは悪性にはなりませんが、胆のう腺腫というポリープの場合はがんになる可能性があります。
予防・治療法:
大きさが10mm以上や形がゴツゴツしたポリープは悪性の可能性が高くなりますので、超音波内視鏡(お腹の中からのエコー検査)などの精密検査が必要です。
症状は特にありません。
説明:
胆のうの中にできるポリープで、ほとんど(胆のうポリープの80~90%)がコレステロールが胆のう粘膜に沈着することによってできたコレステロールポリープです。これは悪性にはなりませんが、胆のう腺腫というポリープの場合はがんになる可能性があります。
予防・治療法:
大きさが10mm以上や形がゴツゴツしたポリープは悪性の可能性が高くなりますので、超音波内視鏡(お腹の中からのエコー検査)などの精密検査が必要です。
胆のうがん・胆管がん
症状:
無症状、黄疸、右季肋部痛(右肋骨の下あたりの痛み)、体重減少 など
説明:
初期には症状がほとんどなく、検診の腹部超音波で偶然に見つかることもある病気です。 便が白っぽくなったり、尿がオレンジ色になったりする場合は黄疸の可能性がありますので、症状がなくても相談の上、腹部超音波検査をお勧めします。
予防・治療法:
治療は、精密な検査が必要となりますので、がん拠点病院へ迅速にご紹介いたします。
無症状、黄疸、右季肋部痛(右肋骨の下あたりの痛み)、体重減少 など
説明:
初期には症状がほとんどなく、検診の腹部超音波で偶然に見つかることもある病気です。 便が白っぽくなったり、尿がオレンジ色になったりする場合は黄疸の可能性がありますので、症状がなくても相談の上、腹部超音波検査をお勧めします。
予防・治療法:
治療は、精密な検査が必要となりますので、がん拠点病院へ迅速にご紹介いたします。
すい臓の病気
急性膵炎
症状:
上腹部の急性腹痛、背中の痛み、発熱
説明:
すい臓はインスリンやグルカゴンなどの血糖をコントロールする内分泌と、消化酵素である膵液が作られている、胃の裏側にある臓器です。
急性膵炎は、この膵液が悪さをして自分のすい臓が溶けてしまう病気です。原因は胆石や多量の飲酒、高脂血症、先天的な膵胆管異常、自己免疫疾患などが原因とされています。
急性膵炎は治療が適切でないと死亡する危険性のある病気です。大酒家の方で上記の症状が見られる場合や、膝を曲げてうつ伏せになると痛みが和らぐ場合(胸膝位)は急性膵炎が疑われますので直ちに病院を受診してください。
予防・治療法:
治療は基本的には入院加療となります。
上腹部の急性腹痛、背中の痛み、発熱
説明:
すい臓はインスリンやグルカゴンなどの血糖をコントロールする内分泌と、消化酵素である膵液が作られている、胃の裏側にある臓器です。
急性膵炎は、この膵液が悪さをして自分のすい臓が溶けてしまう病気です。原因は胆石や多量の飲酒、高脂血症、先天的な膵胆管異常、自己免疫疾患などが原因とされています。
急性膵炎は治療が適切でないと死亡する危険性のある病気です。大酒家の方で上記の症状が見られる場合や、膝を曲げてうつ伏せになると痛みが和らぐ場合(胸膝位)は急性膵炎が疑われますので直ちに病院を受診してください。
予防・治療法:
治療は基本的には入院加療となります。
慢性膵炎
症状:
繰り返す上腹部痛、慢性的な上腹部痛、食欲不振、お腹のはり(腹部膨満感)
説明:
ほとんどがアルコールの長期多量摂取により、すい臓に繰り返し炎症が起こりすい臓の細胞が破壊、線維化してしまう病気です。すい臓の内・外分泌機能が低下し、インスリン不足による糖尿病や消化不良に伴う慢性下痢、消化吸収障害による体重減少などが出現します。
予防・治療法:
徹底した禁酒と、消化剤・インスリンなどの補充療法が必要となりますが、膵石症(すい臓の中に石ができて痛みや急性膵炎のリスクになる)や、すい臓がんのリスクになりますので、定期的な採血・腹部超音波などでの検査が必要となります。
繰り返す上腹部痛、慢性的な上腹部痛、食欲不振、お腹のはり(腹部膨満感)
説明:
ほとんどがアルコールの長期多量摂取により、すい臓に繰り返し炎症が起こりすい臓の細胞が破壊、線維化してしまう病気です。すい臓の内・外分泌機能が低下し、インスリン不足による糖尿病や消化不良に伴う慢性下痢、消化吸収障害による体重減少などが出現します。
予防・治療法:
徹底した禁酒と、消化剤・インスリンなどの補充療法が必要となりますが、膵石症(すい臓の中に石ができて痛みや急性膵炎のリスクになる)や、すい臓がんのリスクになりますので、定期的な採血・腹部超音波などでの検査が必要となります。
すい臓がん
症状:
無症状、胃や背中の重苦しさ、糖尿病の増悪、体重減少 など
説明:
すい臓は胃の背中側に位置し、十二指腸側より頭部・体部・尾部と分かれています。すい臓がんの70~80%は頭部に発生するといわれており、早期ではほとんど症状がありません。すい臓がんの方の受診されたきっかけを調べると、胃や背中の重苦しさ、糖尿病の増悪、体重減少などが多く見られ、検査をしたら進行したすい臓がんが見つかるといった例が多いのが現実です。
切除率は40%と低く、非手術例は放射線や抗がん剤などでの治療を行います。現在では新たにすい臓がんに適応となった抗がん剤も出てきてはいますが、依然としてすい臓がんの治療成績は、多臓器のがんと比較して満足いくものではありません。
予防・治療法:
すい臓がんの発症リスクを高めるものとしては、糖尿病・慢性膵炎・肥満・すい臓への脂肪沈着・喫煙などです。すい臓は沈黙の臓器とも言われていますので、危険因子に心当たりのある方は、年一回の採血・腹部超音波検査をお勧めいたします。
無症状、胃や背中の重苦しさ、糖尿病の増悪、体重減少 など
説明:
すい臓は胃の背中側に位置し、十二指腸側より頭部・体部・尾部と分かれています。すい臓がんの70~80%は頭部に発生するといわれており、早期ではほとんど症状がありません。すい臓がんの方の受診されたきっかけを調べると、胃や背中の重苦しさ、糖尿病の増悪、体重減少などが多く見られ、検査をしたら進行したすい臓がんが見つかるといった例が多いのが現実です。
切除率は40%と低く、非手術例は放射線や抗がん剤などでの治療を行います。現在では新たにすい臓がんに適応となった抗がん剤も出てきてはいますが、依然としてすい臓がんの治療成績は、多臓器のがんと比較して満足いくものではありません。
予防・治療法:
すい臓がんの発症リスクを高めるものとしては、糖尿病・慢性膵炎・肥満・すい臓への脂肪沈着・喫煙などです。すい臓は沈黙の臓器とも言われていますので、危険因子に心当たりのある方は、年一回の採血・腹部超音波検査をお勧めいたします。

